Ključni zaključci:
Ako vam je neko rekao da imate „suženje arterija“ ili ste čuli da je nekome „ugrađen stent“, verovatno ste se zapitali šta to tačno znači i da li vas to čeka. Dodatnu konfuziju stvara to što ljudi često pomešaju pojmove: koronarografija, PCI, balon, stent, bajpas – sve zvuči slično, a razlike su važne.
Ovaj vodič je napravljen da vam pomogne da razumete šta je PCI i stentiranje, kada se preporučuje, kako izgleda procedura korak po korak, kako da se pripremite i šta je realno očekivati tokom oporavka. Posebno objašnjavamo i tipične termine iz otpusnih pisama i nalaza, kako biste razgovor sa lekarom vodili mirnije i informisanije.
Ovaj tekst je informativan i ne zamenjuje pregled.
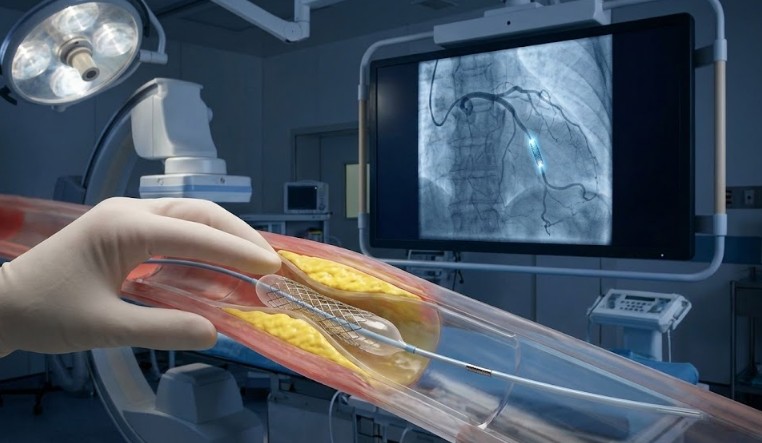
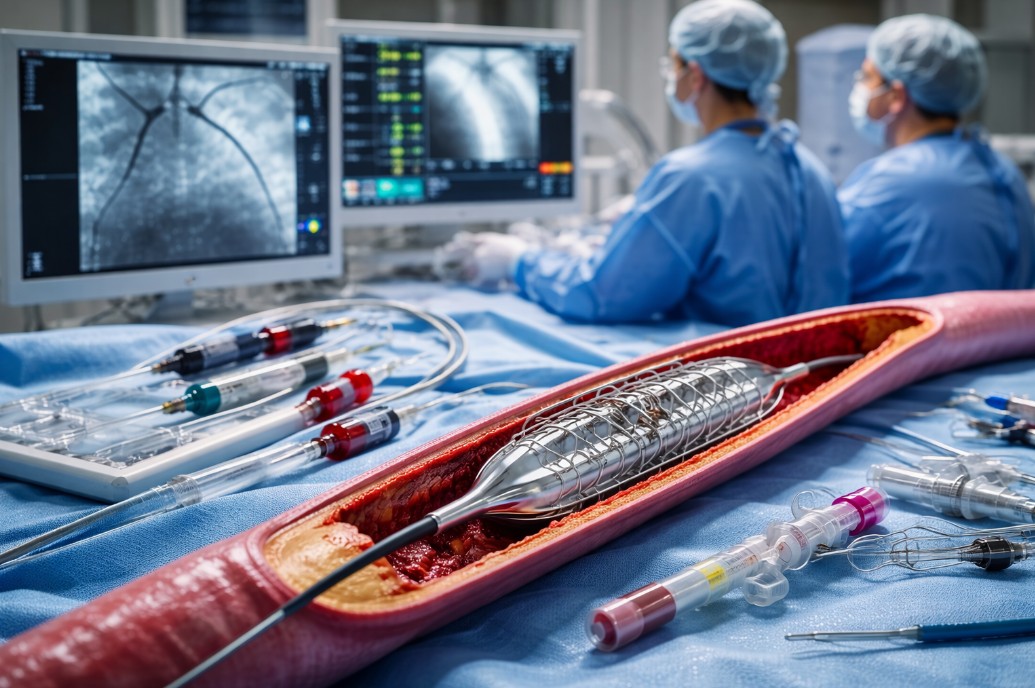
PCI (perkutana koronarna intervencija) je minimalno invazivna procedura kojom se kateterom (tankom cevčicom) dolazi do suženja u koronarnim arterijama (krvni sudovi koji hrane srčani mišić) i potom se suženje širi, najčešće balonom, a često se ugradi i stent – mala metalna mrežica koja pomaže da arterija ostane otvorena.
Stentiranje je, praktično, deo PCI kada se postavlja stent. Danas se u praksi često koriste stentovi koji oslobađaju lek (drug-eluting stents), jer mogu smanjiti rizik ponovnog suženja u tretiranom delu, a smernice ih generalno favorizuju.
Kako se razlikuje od koronarografije i od bajpasa?
PCI i stentiranje su važni zato što mogu obnoviti protok krvi kroz suženu/zapušenu koronarnu arteriju. U akutnim stanjima (npr. srčani udar) cilj je da se što pre otvori arterija i sačuva što više srčanog mišića.
U hroničnim (stabilnim) stanjima, PCI se najčešće razmatra kada simptomi (npr. angina – bol/stezanje u grudima pri naporu) i/ili nalazi ukazuju na hemodinamski značajno suženje, a cilj je poboljšanje simptoma i funkcionalne sposobnosti, uz smanjenje rizika u odabranim situacijama – u skladu sa smernicama i procenom kardiologa.
Važno je i šta PCI ne može: ne „čisti“ sve krvne sudove i ne uklanja uzrok ateroskleroze. I posle uspešne intervencije, osnovna bolest (ateroskleroza) ostaje i zahteva kontrolu faktora rizika i praćenje.
Indikacije zavise od toga da li je situacija hitna ili planirana, kakvi su simptomi, nalazi i opšti rizik. U nastavku su najčešći scenariji.
Akutni koronarni sindrom (srčani udar ili „predinfarktno“ stanje)
Kod akutnog koronarnog sindroma (ACS), PCI je često centralni deo lečenja jer omogućava brzo otvaranje arterije. ESC smernice za ACS daju preporuke kroz čitav spektar akutnih stanja (STEMI i NSTE-ACS).
Nestabilna angina i NSTEMI (infarkt bez ST elevacije)
Kod nestabilnih simptoma i/ili porasta srčanih enzima, PCI se može uraditi urgentno ili u kratkom roku, zavisno od procene rizika, nalaza i stabilnosti pacijenta.
Stabilna angina sa značajnim suženjem i simptomima
Ako imate tipične tegobe pri naporu i testovi/koronarografija pokažu značajno suženje, PCI se može razmatrati kao opcija lečenja, naročito kada simptomi traju uprkos optimalnoj terapiji i promeni navika. ESC smernice za hronične koronarne sindrome (CCS) pokrivaju procenu i dugoročno upravljanje ovim stanjem.
U ambulantnim uslovima, procena često počinje kroz kardiologiju, uz izbor odgovarajućih dijagnostičkih metoda pre odluke o invazivnim procedurama.
Dokazana visoko-rizična anatomija ili veliki deo miokarda „u riziku“
Neka suženja nose veći rizik zbog lokacije i obima područja koje ishranjuju. U takvim slučajevima odluka o PCI vs bajpasu može zahtevati detaljnije planiranje i timski pristup (kardiolog + kardiohirurg), uz oslanjanje na preporuke revascularizacije.
Ponovno suženje (restenoza) ili problem u prethodno tretiranom segmentu
U nekim situacijama može doći do ponovnog suženja u tretiranom delu (restenoza) ili drugih problema koji zahtevaju reintervenciju. Tip i učestalost zavise od mnogo faktora (tip stenta, lokalizacija, dijabetes, dužina lezije), a plan se pravi individualno.
Neuspeh ili nedovoljno olakšanje simptoma uz konzervativnu terapiju
Ako se simptomi ne popravljaju uz terapiju i promenu navika, a nalazi ukazuju na značajno suženje, PCI može biti sledeći korak – ali tek nakon jasne dijagnostičke procene i razgovora o očekivanjima.
Posebne situacije: procena pre operacije ili intervencija kao deo šireg plana
Kod nekih pacijenata se razmatra optimizacija koronarnih lezija pre velikih operacija, ali to nije „rutinski“ put za sve. Odluku donosi tim na osnovu rizika i koristi. U okviru poliklinike, preoperativna procena se radi kroz operativno kardiološko mišljenje.

Najčešći razlog za procenu koronarnih arterija je bol/stezanje u grudima (angina), naročito pri naporu, uz mogući kratak dah, zamaranje ili pad tolerancije napora. Neki ljudi opisuju i pritisak u grudima, nelagodnost koja se širi u ruku/vrat/vilicu, ili „težinu“ koja se javlja pri hodu uz stepenice.
Ako se bol u grudima javlja iznenada, traje, pojačava se u mirovanju ili je praćen gušenjem, hladnim znojem, mučninom ili nesvesticom – to je razlog za hitnu procenu (hitna pomoć).
U planiranim (neurgentnim) situacijama, često se prvo radi procena rizika i funkcionalna dijagnostika, poput testa opterećenja (ergometrije) ili stres ehokardiografije, uz procenu srca ultrazvukom kroz ehokardiogram.
PCI nije automatski „najbolji sledeći korak“ u svakoj situaciji. Nekada je bezbednije ili smislenije prvo optimizovati medikamentnu terapiju, uraditi dodatnu neinvazivnu dijagnostiku, ili razmotriti bajpas (CABG), zavisno od anatomije i rizika.
Oprez ili odlaganje se razmatraju, na primer, kada postoje:
Ko donosi odluku?
Odluku o invazivnoj dijagnostici i revascularizaciji donosi kardiolog (interventni kardiolog), često uz timsku procenu u složenijim slučajevima (Heart Team), u skladu sa smernicama.
Zašto ponekad biramo drugi test ili drugi pristup?
Zato što različiti testovi odgovaraju na različita pitanja: da li simptomi potiču od srca, koliko je suženje funkcionalno značajno, i koja strategija nosi najbolji odnos koristi i rizika za vas. ESC smernice za CCS naglašavaju strukturisan pristup dijagnostici i dugoročnom upravljanju, pre nego što se odluči o invazivnim koracima.
Pre dolaska
U urgentnim slučajevima (ACS) nema „klasične pripreme“ – cilj je brzina i bezbednost. U planiranim intervencijama, uobičajeno je da se pre procedure urade osnovne analize (npr. krvna slika, bubrežna funkcija), proveri spisak lekova i alergija, i dobiju instrukcije o hrani/piću i terapiji.
Važno je da lekar zna:
Tok procedure
PCI se najčešće radi u kateter-sali (catheter lab), pod rendgenskom kontrolom. Pacijent je obično budan, uz lokalnu anesteziju na mestu ulaska, a ponekad se daje i blaga sedacija po potrebi.
Najčešći pristupi su kroz arteriju:
Kroz mali uvodnik (sheath) uvodi se kateter do srca. Kontrast „oboji“ koronarne arterije da bi se videlo suženje. Zatim se kroz suženje provede tanka žica, a preko nje balon i/ili stent. Balon se naduva da proširi suženje; ako se postavlja stent, on se otvara i ostaje na mestu.
Trajanje varira, ali koronarna angioplastika često traje od oko 30 minuta do nekoliko sati, u zavisnosti od složenosti.
Nakon procedure
Nakon PCI sledi period posmatranja i oporavka. Mesto ulaska se obezbeđuje pritiskom/kompresijom, a pacijent ostaje na monitoringu određeno vreme. U stabilnim, planiranim slučajevima, neki pacijenti idu kući isti dan ili sutradan, dok se u urgentnim i složenijim situacijama ostaje duže – o tome odlučuje tim koji vodi lečenje.
Uobičajena su privremena ograničenja napora i podizanja tereta nekoliko dana, posebno da bi se smanjio rizik krvarenja na mestu punkcije.
Najčešće greške u praksi nisu „teške“, ali mogu zakomplikovati proceduru ili oporavak:
Praktičan savet: u planiranim slučajevima, pitajte unapred koje nalaze treba poneti i da li postoje posebne instrukcije za terapiju. U poliklinici, inicijalna procena rizika i koordinacija dokumentacije često počinje kroz internu medicinu i/ili kardiologiju.
Šta poneti
Ako se PCI razmatra nakon neinvazivnih testova, korisno je da na pregledu imate rezultate poput ergometrije ili stres ehokardiografije.
Pitanja koja vredi postaviti lekaru
PCI je jedna od najčešće izvođenih procedura u kardiologiji i u velikom broju slučajeva prolazi bez ozbiljnih komplikacija, ali kao i svaka invazivna procedura – nosi rizike.
Šta možete osetiti tokom procedure?
Najčešće se oseća pritisak na mestu ulaska. Tokom naduvavanja balona može se javiti kratkotrajna nelagodnost u grudima, što je opisano i u pacijentskim uputstvima.
Najčešći rizici u praksi uključuju:
Rizici specifični za stent:
Nalaz posle koronarografije/PCI često sadrži skraćenice i termine koji zvuče alarmantno. U nastavku su najčešći, uz jednostavno objašnjenje.
„Stenoza 70%“ (procenat suženja)
Procenat označava koliko je lumen arterije sužen na mestu lezije u odnosu na „normalni“ segment. Veći procenat često znači veća verovatnoća da suženje utiče na protok, ali odluka o lečenju zavisi i od simptoma i drugih testova.
„LAD, RCA, LCx“ (lokacija suženja)
Ovo su skraćenice za glavne koronarne arterije. Lokacija je važna jer određuje koji deo srčanog mišića je „u riziku“.
„TIMI flow 3“ (protok kroz arteriju)
TIMI protok je način da se opiše kako krv prolazi kroz arteriju posle intervencije. U praksi, „3“ obično znači dobar, normalizovan protok, ali se tumači u kontekstu celog nalaza.
„DES“ (drug-eluting stent)
DES je stent koji oslobađa lek i time smanjuje verovatnoću ponovnog suženja u tretiranom segmentu. Smernice za revascularizaciju generalno preporučuju široku upotrebu drug-eluting stentova.
„Radijalni pristup“ (kroz ručni zglob)
Radijalni pristup (kroz arteriju na zglobu) je čest jer može smanjiti komplikacije na mestu ulaska kod određenih pacijenata; smernice ga često favorizuju kada je izvodljivo.
„FFR/iFR“ (procena značaja suženja)
Ovo su metode koje mere funkcionalni značaj suženja (da li suženje zaista „guši“ protok) pomoću pritiska u arteriji. Koriste se selektivno, kada je potrebno preciznije odlučivanje.
„Restenoza“
Restenoza znači da je došlo do ponovnog suženja u tretiranom delu. Ne znači automatski hitnost, ali zahteva procenu simptoma i nalaza, ponekad dodatne testove.
„Tromboza stenta“ i antitrombocitna terapija
Tromboza stenta je retka, ali ozbiljna komplikacija. Zbog toga su antitrombocitni lekovi posle PCI važan deo plana lečenja, posebno nakon akutnog koronarnog sindroma, prema savremenim smernicama.
Ovde je ključna poruka: ne menjajte terapiju na svoju ruku; sve promene dogovaraju se sa lekarom.
„Uspešna intervencija“ – šta se prati posle?
Lekar posle PCI procenjuje: da li su simptomi u poboljšanju, kakav je pritisak i puls, kakav je lipidni status, da li postoje znaci ishemije na kontrolnim testovima, i da li postoje neželjeni efekti terapije. U stabilnim stanjima, kontrole i prevencija su jednako važne kao i sama procedura.
Kod sumnje na koronarnu bolest ili planiranja lečenja, različite metode daju različite informacije.
| Metoda | Šta pokazuje | Kada je korisna | Ograničenja |
|---|---|---|---|
| EKG | Električnu aktivnost srca u tom trenutku | Akutni bol, aritmije, osnovna procena | Može biti uredan i kod koronarne bolesti |
| Test opterećenja (ergometrija) | Odgovor srca na napor i moguću ishemiju | Stabilni simptomi, procena tolerancije napora | Nije za svakoga; osetljivost/specifičnost zavise od profila |
| Stres ehokardiografija | Ishemiju kroz promene kontraktilnosti na ultrazvuku | Kada treba detaljnija procena ishemije | Zahteva ekspertizu i dobru selekciju pacijenata |
| CT koronarna angiografija | Anatomiju koronarnih arterija neinvazivno | Procena kod sumnje na koronarnu bolest u odabranim slučajevima | Zračenje i kontrast; ne rešava suženje |
| Invazivna koronarografija | Preciznu anatomiju suženja kontrastom | Kada je verovatnoća bolesti visoka ili je plan lečenja invazivan | Invazivna; zahteva kateterizaciju |
| PCI (angioplastika/stentiranje) | Otvara konkretno suženje i vraća protok | ACS ili značajna suženja uz indikaciju | Ne leči sistemsku aterosklerozu; nosi rizike |
| Bajpas (CABG) | „Obilaznica“ suženja graftovima | Određene kompleksne bolesti (npr. više sudova/LM) | Veća operacija, duži oporavak |
Nakon koronarografije/PCI, sledeći koraci obično uključuju:
U poliklinici, kontrola i procena funkcije srca često se oslanjaju na ultrazvuk srca (ehokardiogram) ili detaljniju procenu kroz ekspertni ehokardiogram kada je to potrebno. Ako je cilj procena simptoma pri naporu, korisna može biti ergometrija ili stres eho.
Ako postoji šira ateroskleroza ili faktor rizika poput promena na krvnim sudovima vrata, procena kroz Dopler karotida može pomoći u razumevanju ukupnog vaskularnog rizika.
PCI je često „kritična tačka“ koja motiviše ljude da promene navike. To je dobar trenutak, jer dugoročno zdravlje srca zavisi od kontrole rizika – posebno ako je PCI rađena zbog ateroskleroze.
Realni koraci koji prave razliku:
Za mnoge pacijente, dobar početak je strukturisana procena rizika kroz sistematski pregled i koordinacija komorbiditeta kroz internu medicinu.
Da li je PCI isto što i stentiranje?
PCI je širi pojam (angioplastika/otvaranje arterije), a stentiranje je deo PCI kada se ugradi stent. Nekad se radi samo balon, ali u praksi se stent često koristi.
Koliko traje PCI i stentiranje?
Trajanje varira, ali procedura često traje od oko 30 minuta do 2 sata, a nekad i duže u složenijim slučajevima. Računajte i na vreme pripreme i oporavka posle procedure.
Da li se procedura radi u opštoj anesteziji?
Najčešće se radi u lokalnoj anesteziji na mestu ulaska, uz mogućnost blage sedacije po potrebi. Pacijent je obično budan.
Da li boli ugradnja stenta?
Mesto punkcije je utrnuto lokalnom anestezijom, ali možete osetiti pritisak. Tokom naduvavanja balona ponekad se javlja kratkotrajna nelagodnost u grudima.
Koliko se ostaje u bolnici posle stenta?
U planiranim slučajevima neki pacijenti idu kući isti dan ili sutradan, dok se u urgentnim ili složenijim situacijama ostaje duže. Odluka zavisi od stanja i toka procedure.
Kada mogu da se vratim svakodnevnim aktivnostima i poslu?
To zavisi od pristupa (zglob/prepona), vrste posla i opšteg stanja. Često postoje kratka ograničenja napora i podizanja tereta prvih nekoliko dana.
Koja je razlika između stenta i bajpasa?
Stent „otvara“ suženje iznutra u konkretnoj arteriji, dok bajpas pravi obilaznicu graftom. Izbor zavisi od anatomije suženja, broja krvnih sudova i rizika; nekad je bajpas bolji izbor.
Da li stent može ponovo da se „zapuši“?
Može doći do restenozе (ponovnog suženja) ili, ređe, tromboze stenta. Zato su kontrole i pridržavanje terapije koju lekar propiše važni delovi oporavka.
Da li PCI rešava uzrok bolesti?
Ne u potpunosti. PCI popravlja protok u tretiranom segmentu, ali ateroskleroza je sistemska; zato su prevencija i faktori rizika ključni.
Da li ću morati ponovo na koronarografiju posle stenta?
Ne postoji „pravilo za sve“. Kontrole se planiraju prema simptomima, riziku i nalazima; ponekad su dovoljni neinvazivni testovi, a nekad se razmatra ponovna invazivna procena.
Šta ako imam alergiju na kontrast?
To je važno da prijavite pre procedure. Postoje načini planiranja i premedikacije u određenim situacijama, ali odluka je individualna i zavisi od težine prethodne reakcije.
Šta ako imam oštećenu bubrežnu funkciju?
Kontrast može opteretiti bubrege, pa se kod bubrežne bolesti procenjuje rizik i planiraju zaštitne mere. O tome odlučuje tim koji radi proceduru.
Da li je normalno da imam modricu na mestu ulaska?
Blaga modrica i osetljivost su česti. Ako modrica brzo raste, jako boli, krvari ili imate utrnulost ruke/noge, javite se lekaru.
Kada treba hitno da se javim lekaru nakon otpusta?
Ako imate jak bol u grudima, gušenje, iznenadnu slabost/nesvesticu, obilno krvarenje na mestu punkcije ili znake alergijske reakcije – to zahteva hitnu procenu.
Da li poliklinika radi PCI i stentiranje?
PCI i stentiranje se obično izvode u bolničkim kateter-salama. Poliklinika može pomoći u dijagnostici, proceni rizika, praćenju i kontrolama pre/posle intervencije, kroz kardiološke i internističke preglede.
PCI i stentiranje su važne procedure koje mogu obnoviti protok kroz sužene koronarne arterije – posebno u akutnim stanjima, ali i planirano kod odabranih pacijenata sa anginom i značajnim suženjima. Ipak, stent nije „kraj priče“: dugoročni uspeh najviše zavisi od kontrole faktora rizika, redovnih kontrola i doslednosti u terapiji koju vodi kardiolog.
Ako imate simptome poput bola/stezanja u grudima pri naporu, kratkog daha ili naglog pada kondicije, razgovarajte sa kardiologom i napravite plan procene – često kroz kardiološki pregled i, po potrebi, testove poput ergometrije ili stres ehokardiografije.

Developed by PanMax Solutions d.o.o. Novi Sad.