Ključni zaključci:
Predlog za ugradnju pejsmejkera često dođe posle epizode nesvestice, iznenadne vrtoglavice, izrazitog umora ili kada se na EKG-u “slučajno” uoči ozbiljno usporenje ritma. U tom trenutku je normalno da se jave pitanja: da li je ovo hitno, kako izgleda procedura, da li će se uređaj videti, koliko traje baterija i da li će promeniti svakodnevni život.
Ovaj tekst je napravljen kao centralni vodič za pacijente i porodicu: objašnjava kada se pejsmejker preporučuje (indikacije), koji tipovi postoje, kako izgleda ugradnja korak po korak, koji su realni rizici i šta znači kontrola uređaja posle zahvata.
Ovaj tekst je informativan i ne zamenjuje pregled.
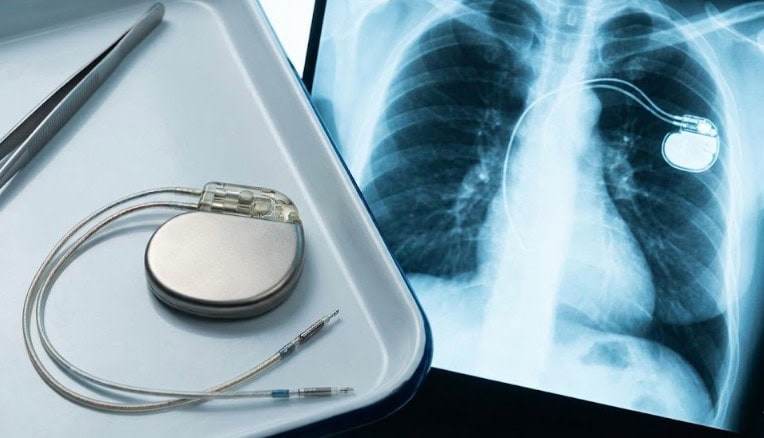
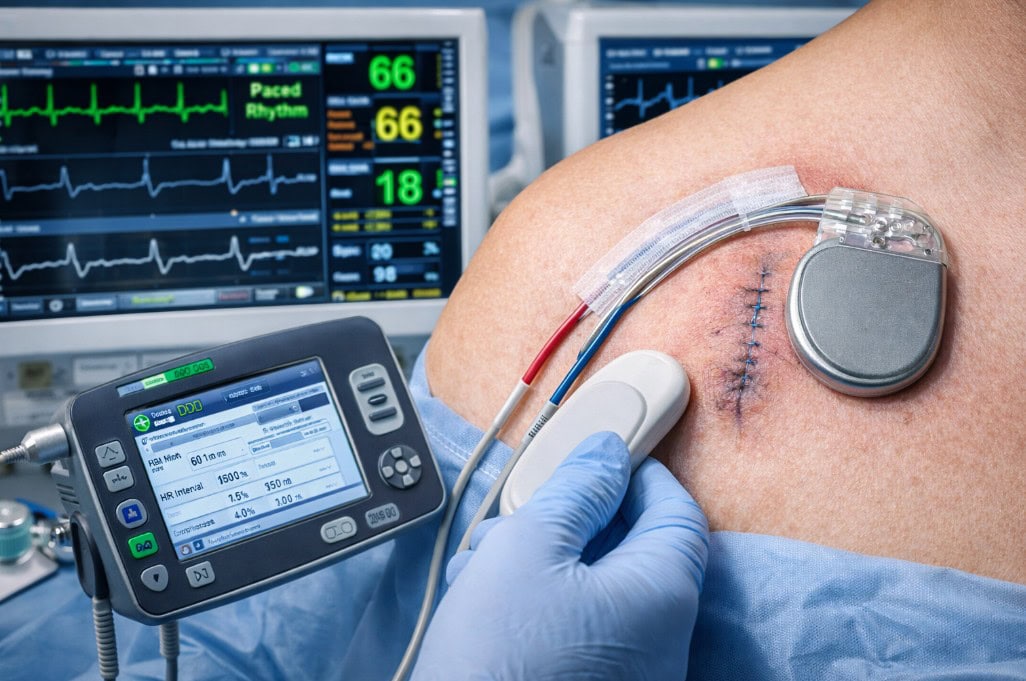
Pejsmejker (srčani stimulator) je mali, baterijski uređaj koji pomaže da srce ne kuca presporo. Uređaj se najčešće postavlja ispod kože, blizu ključne kosti, a jedna ili više elektroda (tankih žica) sprovode signal do srca.
Najjednostavnije rečeno: pejsmejker “osluškuje” vaš prirodni ritam i, kada je potrebno, daje blagi električni impuls da održi adekvatan broj otkucaja ili pravilan redosled rada pretkomora i komora.
Kako se razlikuje od ICD-a i CRT-a?
Usporeni ritam i poremećaji provođenja mogu značajno uticati na kvalitet života: vrtoglavice, nestabilnost, zamaranje i nesvestice nisu samo neprijatne – ponekad nose i rizik od povreda i komplikacija. Pejsmejker tada ima cilj da stabilizuje ritam i smanji epizode koje nastaju zbog previše sporog rada srca.
Važno je i šta pejsmejker “govori” lekaru: pre ugradnje, nalaz (EKG/holter) pomaže da se utvrdi da li je bradikardija uzrok simptoma. U smernicama se naglašava da, na primer, kod disfunkcije sinusnog čvora ugradnja obično ima smisla kada su simptomi jasno povezani sa bradiaritmijom, dok asimptomatsko usporenje samo po sebi nije uvek razlog za trajnu stimulaciju.
Zato je prvi korak kvalitetna procena kod kardiologa, često kroz kardiološki pregled i ciljanu dijagnostiku.
Indikacije za ugradnju pejsmejkera zavise od toga koji poremećaj ritma ili provođenja imate, da li imate simptome i da li postoji rizik od ozbiljnijih pauza u radu srca. U nastavku su najčešće situacije.
Simptomatska disfunkcija sinusnog čvora (sindrom bolesnog sinusa)
Sinusni čvor je “prirodni pejsmejker” srca. Kada radi presporo ili pravi pauze, mogu se javiti umor, vrtoglavice, “zamračenja” i nesvestice. U smernicama se naglašava da je trajna stimulacija najčešće indikovana kada su simptomi jasno povezani sa bradiaritmijom.
U praksi se ovo često potvrđuje kroz EKG i ambulantno praćenje ritma, na primer preko 24-časovnog Holter EKG-a.
Visokostepeni AV blok (Mobitz II, visokogradusni, III stepen)
AV blok je poremećaj provođenja signala sa pretkomora na komore. Kod trećeg stepena (kompletni blok) ili visokostepenih blokova, ritam može postati opasno spor i nepredvidiv. ESC smernice navode indikacije za pejsmejker u situacijama visokostepenog AV bloka, a kod nekih formi AV bloka indikacija postoji i nezavisno od simptoma zbog rizika od naglih pauza.
Bradikardija uz atrijalne aritmije (npr. “brady-tachy” varijanta)
Neki pacijenti imaju kombinaciju brzih epizoda (npr. atrijalne tahiaritmije) i potom izrazitog usporenja ili pauze kada se ritam “vrati”. U takvim slučajevima, pejsmejker može omogućiti bezbednije lečenje aritmije (npr. lekovima) jer sprečava preveliko usporenje.
Hronotropna inkompetencija (srce ne ubrzava dovoljno pri naporu)
Nekada problem nije samo “spor puls u mirovanju”, već nemogućnost da se puls adekvatno poveća tokom aktivnosti. To može dovesti do zamaranja i kratkog daha pri naporu. ESC smernice pominju ulogu “rate-responsive” stimulacije u odabranim pacijentima sa jasnim simptomima tokom napora.
Procena tolerancije napora i simptoma ponekad se radi i testovima kao što je test opterećenja (ergometrija).
Odabrane situacije kod rekurentne sinkope (nesvestica)
Kod osoba starijih od 40 godina sa teškim, nepredvidivim, ponavljanim nesvesticama i dokumentovanim pauzama/asistolijom, dvokomorna stimulacija može smanjiti učestalost epizoda u odabranim situacijama (npr. određeni refleksni mehanizmi).
Poremećaji provođenja nakon intervencija ili operacija
Posle pojedinih kardioloških procedura ili operacija, mogu se javiti novi poremećaji provođenja koji ponekad zahtevaju privremeno praćenje, a ponekad i trajnu stimulaciju. ACC/AHA/HRS dokument naglašava značaj praćenja provođenja u određenim postproceduralnim situacijama i donošenja odluke prema riziku i nalazima.
Kada se razmatra “leadless” pejsmejker (bez klasičnih elektroda)
Leadless (intrakardijalni) pejsmejkeri su opcija u odabranim slučajevima, najčešće kada je potreban jednokomorni pacing, kada nema pristupa venama gornjeg ekstremiteta ili kada je rizik od infekcije “džepa” uređaja posebno visok (npr. ranija infekcija, hemodijaliza).
Pacijenti se najčešće javljaju zbog:
Ako imate bol u grudima, novi jak nedostatak vazduha ili neurološke simptome (npr. slabost jedne strane tela, smetnje govora), to zahteva hitnu medicinsku procenu.
Za dokumentovanje simptoma i povezivanje sa ritmom često je ključan 24-časovni Holter EKG, a za procenu strukture i funkcije srca ultrazvuk srca (ehokardiogram).
Pejsmejker se ne ugrađuje “po automatizmu” kada je puls nizak. Postoje situacije kada je usporenje prolazno ili se može korigovati.
Najčešće situacije koje zahtevaju oprez:
Ko donosi odluku i zašto ponekad biramo drugi test?
Odluku donosi kardiolog (po potrebi aritmolog), na osnovu simptoma, EKG/holter nalaza i opšteg stanja. Nekada je pametnije prvo proširiti dijagnostiku (npr. duže praćenje ritma, procena pritiska) nego odmah ići na implant.
U proceni vrtoglavica i “padova” ponekad pomaže i Holter arterijskog krvnog pritiska, jer simptomi nisu uvek samo “ritam”, već i oscilacije pritiska.
Pre dolaska
Pre ugradnje se obično radi preoperativna procena: razgovor o simptomima, pregled, EKG, laboratorija i procena rizika. NHS opisuje da se pre zahvata često rade krvne analize i EKG, i da pacijent dobija uputstva o pripremi i postu (kada prestati sa hranom i pićem).
Ako imate druge hronične bolesti, korisno je da se one stabilizuju pre zahvata. U tome može pomoći šira procena u okviru interne medicine, uz koordinaciju sa kardiologom.
Tok procedure
Najčešći pristup je tzv. transvenska ugradnja: u lokalnoj anesteziji pravi se mali rez ispod ključne kosti, elektrode se uvode kroz venu i pod kontrolom rendgena pozicioniraju u srcu, a generator se smešta u “džep” ispod kože.
Tokom procedure tim testira elektrode i podešava osnovne parametre stimulacije. U mnogim slučajevima zahvat traje oko sat vremena, ali može trajati duže kod složenijih sistema (npr. CRT).
Nakon procedure
Najčešće se ostaje u bolnici bar jednu noć, a zatim sledi period oporavka. NHS navodi da se kao mera predostrožnosti obično savetuje izbegavanje napornih aktivnosti oko 4–6 nedelja nakon ugradnje, uz postepeni povratak svakodnevnim aktivnostima.
Dobijate karticu sa podacima o uređaju i plan kontrola. Kontrole su važne da se proveri rana, položaj elektroda i da se parametri uređaja optimalno podese.
Najčešće greške nisu “dramatične”, ali prave problem: pacijent ne prijavi sve lekove i suplemente, samoinicijativno prekine terapiju, ili se prebrzo vrati pokretima koji opterećuju rame na strani implantacije.
Praktični saveti:
Šta poneti
Pitanja koja vredi postaviti lekaru

Ugradnja pejsmejkera je rutinska procedura u savremenoj kardiologiji, ali kao i svaka intervencija nosi određene rizike. Najvažnije je da znate koje komplikacije postoje i kako se na vreme prepoznaju.
Najčešći rizici koji se pominju u pacijentskim uputstvima uključuju:
Posebne grupe:
Električni uređaji, telefoni i magneti (šta je realno bezbedno):
Većina kućnih aparata (uključujući mikrotalasnu) u praksi ne remeti rad pejsmejkera. Za mobilni telefon se često savetuje da se koristi na suprotnoj strani od implantacije i da se ne drži direktno preko uređaja, iz predostrožnosti.
Nakon ugradnje dobijate izveštaj o tipu uređaja i kasnije izveštaje sa kontrola (“device check”). Evo kako da razumete najčešće termine.
Tip uređaja: jednokomorni, dvokomorni, biventikularni
Mayo Clinic opisuje tri osnovne kategorije: jednokomorni (najčešće stimuliše desnu komoru), dvokomorni (stimuliše pretkomoru i komoru) i biventikularni/CRT (stimuliše obe komore kod odabranih pacijenata sa srčanom slabošću i sporim ritmom).
Režim rada (mode) – npr. VVI, DDD
Ovo su šifre koje opisuju gde uređaj “osluškuje” i gde stimuliše. Ne morate ih pamtiti; bitno je da razumete cilj: da ritam bude stabilan i da se izbegnu simptomi (vrtoglavice, pauze, nesvestice). ESC smernice, na primer, naglašavaju prednosti dvokomorne stimulacije u određenim situacijama i važnost programiranja da se smanji nepotrebno komorsko pacingovanje.
Procenat stimulacije (pacing %)
Ovaj podatak govori koliko često uređaj “pomaže” srcu. Nizak procenat može značiti da srce većinu vremena radi samo, dok visok procenat može značiti da ste više “oslonjeni” na uređaj. Tumačenje uvek zavisi od dijagnoze i cilja terapije.
Baterija i predviđeni vek trajanja
Baterija se ne “puni”, već se menja generator kada se približi kraju veka. U praksi se često navodi raspon trajanja više godina (u zavisnosti od tipa uređaja i potrebe za stimulacijom), a zamena generatora je obično jednostavnija od prve ugradnje.
Prag stimulacije, impedansa i “integritet elektroda”
Ovi parametri pomažu da se proceni da li elektroda dobro “komunicira” sa srcem i da li je potreban drugačiji nivo energije. To su tehnički pokazatelji stabilnosti sistema i glavni razlog zašto su kontrole važne, čak i kada se osećate dobro.
Zabeležene epizode (“events”)
Uređaj može registrovati epizode bržeg ritma ili pauza, čak i kada ih vi ne osetite. Lekar te podatke koristi da proceni da li su potrebna dodatna ispitivanja ili podešavanja.
Ako imate simptome, u proceni često pomaže kombinacija kardiološkog pregleda, Holter EKG-a i ultrazvuka srca.
Dijagnostika je “kompas” za odluku o pejsmejkeru: cilj je da se dokaže veza između simptoma i poremećaja ritma/provođenja, i da se proceni stanje srca kao celina.
| Metoda | Šta pokazuje | Kada je korisna | Ograničenja |
|---|---|---|---|
| Kardiološki pregled | Simptomi, puls, osnovna procena rizika | Prvi korak za plan dijagnostike | Ne “hvata” povremene epizode bez dodatnih testova |
| 24h Holter EKG | Ritam tokom dana i noći | Preskoci, pauze, sumnja na bradiaritmije | Može promašiti retke epizode ako se ne dese u tom periodu |
| Ultrazvuk srca | Struktura i funkcija srca, zalisci | Procena “podloge” (npr. srčana slabost) | Ne dijagnostikuje sam po sebi sve aritmije |
| Test opterećenja | Reakcija srca na napor | Sumnja na hronotropnu inkompetenciju ili simptome pri naporu | Nije za svakoga; zavisi od sposobnosti za napor |
| Holter krvnog pritiska | Profil pritiska 24h | Vrtoglavice, “padovi”, sumnja na hipotenziju/noćne oscilacije | Ne meri direktno ritam kao Holter EKG |
| Pejsmejker vs ICD vs CRT | Različite “uloge” uređaja | Izbor prema aritmiji i stanju srca | Zahteva preciznu indikaciju i individualnu procenu |
Ako se potvrdi indikacija za ugradnju pejsmejkera, tipičan tok je:
Ako je potrebno mišljenje o riziku i pripremi za zahvat (ili za drugi operativni zahvat uz postojanje aritmija), korisno je i operativno kardiološko mišljenje.
Kod pacijenata sa nesvesticama nekad je potrebna i diferencijalna procena (npr. neurološki uzroci), pa po potrebi može biti relevantan i pregled neurologa.
Ne mogu se svi uzroci bradikardije ili provodnih smetnji sprečiti (npr. degenerativne promene provodnog sistema). Ipak, postoje koraci koji pomažu da se simptomi bolje kontrolišu i da odluke budu preciznije.
Da li je ugradnja pejsmejkera hitna?
Nekada jeste (npr. određeni visokostepeni AV blok sa simptomima), a nekada se planira elektivno. Odluka zavisi od nalaza, simptoma i rizika od pauza u radu srca.
Koliko traje procedura ugradnje pejsmejkera?
U tipičnim slučajevima oko sat vremena, ali može trajati duže kod složenijih sistema ili dodatnih procedura.
Da li se ugradnja radi u opštoj ili lokalnoj anesteziji?
Najčešće u lokalnoj anesteziji uz sedaciju po potrebi, što znači da ste budni, ali opušteni i bez bola na mestu reza.
Da li ću osećati pejsmejker ispod kože?
Da, uređaj se može napipati i u početku deluje “neobično”, ali se većina ljudi brzo navikne. U prvim nedeljama može biti neprijatno u određenim položajima pri spavanju.
Koliko dugo traje baterija pejsmejkera?
Zavisi od tipa uređaja i koliko često stimuliše, ali se u praksi često navodi višegodišnji raspon. Kada baterija oslabi, obično se menja generator, što je jednostavnije od prve ugradnje.
Kada mogu da se vratim fizičkim aktivnostima i treningu?
Povratak je postepen. Kao mera opreza, često se savetuje izbegavanje napornih aktivnosti nekoliko nedelja, uz plan koji dobijate na kontroli.
Da li smem da vozim nakon ugradnje?
Zavisi od toga zašto je pejsmejker ugrađen (npr. nesvestice) i od lokalnih preporuka. Najbezbednije je da dobijete jasan savet na kontroli nakon zahvata.
Da li mobilni telefon i kućni aparati mogu da pokvare pejsmejker?
Većina kućnih aparata ne remeti rad uređaja. Za mobilni telefon se savetuje da se koristi na suprotnoj strani i ne drži direktno iznad implantacije.
Da li mogu da prođem kroz aerodromsku kontrolu i detektore?
Uobičajeno da, ali recite osoblju da imate pejsmejker i nosite identifikacionu karticu. Ne zadržavajte se nepotrebno pored sigurnosnih kapija.
Da li smem na MRI?
Neki uređaji su MRI-conditional, ali to mora da se proveri za vaš tačan model i da se MRI radi po protokolu uz saradnju sa timom koji vodi uređaj.
Koji su znaci infekcije ili komplikacije rane?
Crvenilo koje se širi, jači bol, otok, curenje iz rane ili temperatura su znaci zbog kojih treba da se javite lekaru. Infekcije se najčešće javljaju u prvih 12 meseci.
Da li pejsmejker znači da imam “slabo srce”?
Ne nužno. Pejsmejker rešava problem ritma/provođenja. Procena snage srčanog mišića i zalistaka radi se zasebno, često ultrazvukom.
Da li postoje različiti tipovi pejsmejkera i kako se bira?
Da. Postoje jednokomorni, dvokomorni i biventikularni (CRT), a u odabranim slučajevima i leadless. Izbor zavisi od osnovnog ritma, provođenja i stanja srca.
Ugradnja pejsmejkera je standardna i dobro uhodana procedura kada je problem u presporom ritmu ili poremećenom provođenju električnog signala kroz srce. Ključ je da se pre zahvata jasno utvrdi indikacija (zašto je potreban), odabere odgovarajući tip uređaja i napravi plan kontrola i oporavka. Većina pacijenata se uz pravilno praćenje vraća funkcionalnom životu, uz razuman oprez u prvim nedeljama i redovne provere uređaja.
Ako imate nesvestice, vrtoglavice, izrazit umor ili dokumentovanu bradikardiju/AV blok, razgovarajte sa kardiologom i zakažite procenu kroz kardiološki pregled.

Developed by PanMax Solutions d.o.o. Novi Sad.