Ključni zaključci:
Sumnja na “opasnu aritmiju” ili preporuka za ICD uređaj često dođe iznenada: nakon gubitka svesti, ozbiljnog lupanja srca, boravka u hitnoj pomoći ili nalaza koji pokazuje visok rizik od iznenadne srčane smrti. Tada je normalno da se pojave pitanja: da li je ICD “poslednja opcija”, da li ću dobijati šokove, kako izgleda ugradnja, koliko traje baterija i da li mogu da živim “normalno”.
Ovaj vodič je namenjen pacijentima i porodici: objašnjava šta su ICD uređaji, kada se preporučuju, koje vrste postoje, kako izgleda put od dijagnostike do ugradnje i kontrole, kao i koji su realni rizici i ograničenja u svakodnevici.
Ovaj tekst je informativan i ne zamenjuje pregled.
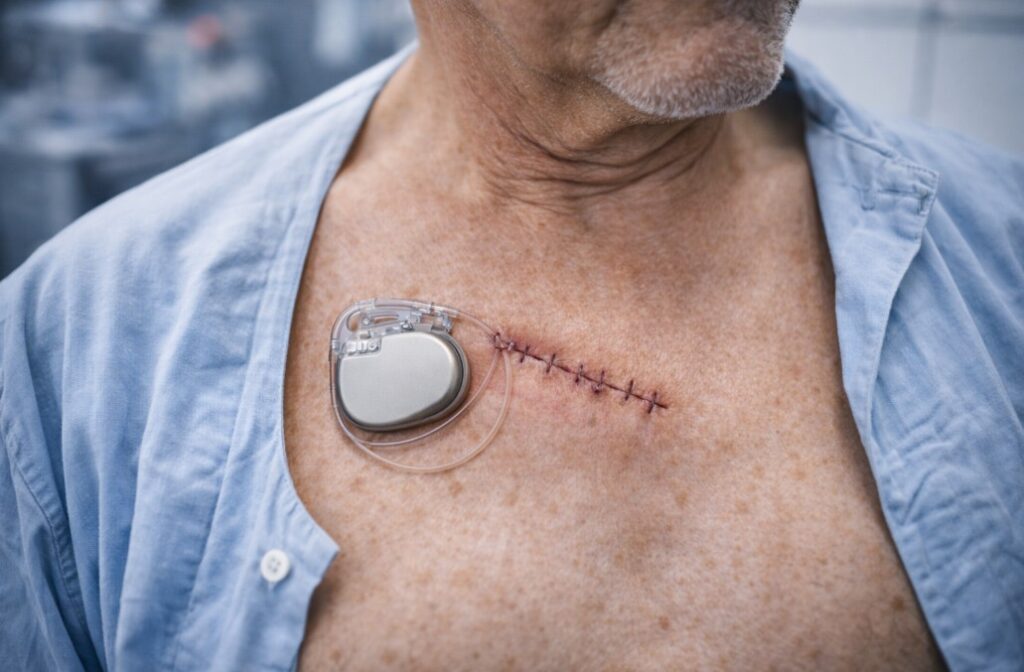
ICD (implantabilni kardioverter-defibrilator) je mali baterijski uređaj koji se postavlja pod kožu (najčešće u gornjem delu grudnog koša) i stalno nadgleda rad srca. Kada prepozna životno ugrožavajući, prebrz ritam iz donjih komora (ventrikularna tahikardija ili ventrikularna fibrilacija), ICD može da reaguje: ponekad prvo pokušava “bržu stimulaciju” (ATP), a ako to ne uspe ili je ritam preopasan, može isporučiti električni šok da vrati ritam u normalu.
Mnogi ICD uređaji imaju i funkciju pejsmejkera (mogu sprečiti prespor rad srca), ali ICD nije isto što i pejsmejker. Pejsmejker je primarno namenjen sporim ritmovima, dok je ICD “zaštitna mreža” protiv opasno brzih komorskih aritmija.
Kako se ICD razlikuje od S-ICD i CRT-D?
Iznenadna srčana smrt najčešće nastaje zbog veoma brzih komorskih aritmija (VT/VF) koje srce čine neefikasnim kao pumpu. ICD ne “leči uzrok” (npr. ožiljak posle infarkta, kardiomiopatiju ili genetski sindrom), ali može prekinuti aritmiju u trenutku kada je život ugrožen.
Zato ICD u praksi govori dve važne stvari:
U proceni rizika često su ključni: ejekciona frakcija (EF), simptomi srčane slabosti, ranije epizode aritmija, nalaz EKG/holtera i rezultati ehokardiografije. Zato je polazna tačka najčešće kardiološki pregled uz plan dijagnostike.
Indikacije se u praksi dele na sekundarnu prevenciju (kad je opasan događaj već postojao) i primarnu prevenciju (kada procenjujemo da je rizik dovoljno visok da uređaj donese korist). Konačna odluka zavisi od dijagnoze, nalaza, komorbiditeta i očekivanog kvaliteta života.
ICD je “glavna terapija” kod osoba koje su preživele srčani zastoj zbog ventrikularne fibrilacije ili hemodinamski značajne ventrikularne tahikardije (kada postoji realna opasnost da se događaj ponovi). U ovoj grupi fokus je da se smanji rizik ponavljanja fatalne aritmije, uz lečenje osnovnog uzroka.
Primarna prevencija kod koronarne bolesti i smanjene EF (npr. posle infarkta)
Kod osoba sa preležanim infarktom i oslabljenom pumpnom funkcijom leve komore, rizik od iznenadne srčane smrti može biti povišen. ESC smernice navode da je u odabranim pacijentima sa EF ≤35% i simptomima srčane slabosti (NYHA II–III) primarna preventivna ugradnja ICD-a preporučena, uz procenu u pravom trenutku nakon infarkta i stabilizacije.
U praksi to znači: pre nego što se donese odluka, lekar obično želi da vidi stabilan nalaz na optimalnoj terapiji i pouzdanu procenu EF (nekad i kroz detaljniju ehokardiografiju).
Primarna prevencija kod neishemijske kardiomiopatije (dilatativna i srodna stanja)
Kod neishemijske kardiomiopatije (oslabljen srčani mišić bez suženja koronarnih arterija kao glavnog uzroka), odluka o ICD-u je često nijansiranija i zasniva se na kombinaciji EF, simptoma, aritmija i drugih rizika. Meta-analize randomizovanih studija pokazuju da ICD u određenim grupama može smanjiti rizik iznenadne srčane smrti u odnosu na samo lekove, dok korist za ukupnu smrtnost zavisi od profila pacijenta (npr. godine, komorbiditeti).
Nasledni aritmijski sindromi i kardiomiopatije (kanalopatije)
Kod nekih genetskih stanja (npr. Brugada sindrom, dug QT, hipertrofična kardiomiopatija, određene urođene srčane mane) rizik od opasnih aritmija može biti povišen. U tim situacijama ICD se razmatra na osnovu jasnih kriterijuma rizika, porodične istorije i prethodnih epizoda gubitka svesti ili dokumentovanih aritmija.
Kod srčane slabosti kada je potrebno i resinkronizovati rad srca (CRT-D)
Ako osoba ima srčanu slabost sa smanjenom EF i značajan poremećaj električne “sinhronizacije” komora (npr. širok QRS), nekad se razmatra CRT uređaj, a u određenim slučajevima i CRT-D (CRT + defibrilator). Odluka zavisi od EKG-a, ehokardiografije i kliničke slike.
Kada se razmatra S-ICD (potkožni ICD)
S-ICD može biti opcija kada je potreban defibrilator, ali nije potrebna dugotrajna stimulacija kao pejsmejker i kada postoje razlozi da se izbegnu elektrode u srcu (npr. prethodne infekcije sistema, problem sa venskim pristupom, određeni profili rizika). Prednosti i ograničenja se razmatraju individualno.
“Siva zona”: kada se rizik procenjuje dodatnim testovima
Kod nekih pacijenata odluka ne može da se donese samo na osnovu EF. Tada se mogu razmatrati dodatni podaci: epizode neodržive VT na holteru, inducibilnost aritmije u elektrofiziološkom ispitivanju, ožiljci na MRI srca, kao i odgovor na optimalnu terapiju.
Mnogi pacijenti ne dolaze “zbog ICD-a”, već zbog simptoma koji traže objašnjenje ili zbog nalaza koji upućuje na povišen rizik. Najčešći razlozi javljanja su:
Šta dalje obično sledi? Najčešće se kreće od kardiološkog pregleda, a zatim se ritam dokumentuje kroz 24h Holter EKG i proceni “podloga” srca kroz ultrazvuk srca (ehokardiogram).
Kod vrtoglavica i epizoda slabosti nekad je važno proveriti i oscilacije pritiska, pa lekar može predložiti Holter arterijskog krvnog pritiska.
ICD nije “automatsko rešenje” za svaki rizik i ne ugrađuje se ako se očekuje da korist bude mala ili da rizik prevagne.
Najčešće situacije kada se ICD ne preporučuje ili zahteva poseban oprez:
Ko donosi odluku?
Odluku obično donosi tim (kardiolog, aritmolog/elektrofiziolog), uz razgovor sa pacijentom i porodicom. Cilj je da se razume: koliki je realan rizik od opasne aritmije, koliko ICD može da pomogne i kakav je “trošak” u smislu komplikacija i kvaliteta života.
Zašto ponekad biramo drugi test pre odluke?
Zato što je važno da se ICD ugradi “u pravom trenutku” i kod pravih pacijenata.
Nekad je presudno prvo uraditi detaljniju ehokardiografiju, dokazati aritmiju holterom ili proceniti ishemiju kroz testove opterećenja, kako bi se odluka oslonila na čvrste podatke, a ne na pretpostavke.
U tom smislu, kod određenih pacijenata može biti koristan ekspertni ehokardiogram ili strain analiza srca kada je potrebna preciznija procena funkcije srčanog mišića.
Važno: sama ugradnja ICD-a radi se u bolničkim uslovima i plan se individualno pravi prema vašem nalazu. Ovde je okvirno šta pacijenti najčešće mogu da očekuju.
Pre dolaska
Pre ugradnje se obično rade EKG, ehokardiografija i laboratorijske analize, kao i procena lekova koje uzimate (posebno antikoagulansi/antiagregaciona terapija). Mayo Clinic navodi da se pre ICD-a rade testovi poput EKG-a i ehokardiograma, a lekar daje precizna uputstva oko lekova i pripreme.
Ako imate više pridruženih bolesti (npr. dijabetes, bubrežnu slabost, anemiju), nekad je korisna šira priprema kroz internu medicinu, kako bi zahvat i oporavak bili što bezbedniji.
Tok procedure
Najčešće se radi u lokalnoj anesteziji uz sedaciju (po potrebi) i kroz mali rez ispod ključne kosti. Kod klasičnog ICD-a elektroda se uvodi kroz venu do srca, generator se smešta pod kožu, a sistem se testira. Cleveland Clinic i drugi klinički izvori opisuju tipične korake: rez, postavljanje elektroda, povezivanje uređaja i testiranje pre zatvaranja rane.
Kod S-ICD-a pristup i položaj elektroda su drugačiji (potkožno), ali je cilj isti: pouzdano prepoznavanje i prekid opasnih aritmija.
Nakon procedure
Uobičajeno je da se ostane u bolnici makar jednu noć, a zatim sledi period oporavka uz ograničenje pokreta rukom na strani implantacije i negu rane. Mayo Clinic naglašava da se, u periodu oporavka, izbegavaju nagli pokreti i dizanje ruke iznad ramena kako se elektrode ne bi pomerile dok ne zarastu.
Dobijate karticu uređaja i plan kontrola (“device check”), koji je važan da se proveri rana, elektrode i podešavanja uređaja.
Najčešće greške nisu “dramatične”, ali mogu napraviti problem: samoinicijativni prekid lekova, neosvešćene interakcije (npr. lekovi protiv bolova), kao i neprijavljene alergije ili ranije komplikacije sa implantima.
Praktični saveti:
Šta poneti
Pitanja koja vredi postaviti lekaru
Ako se ICD planira pre druge operacije ili procedure, nekad je korisno operativno kardiološko mišljenje kako bi se rizik i priprema jasno definisali.
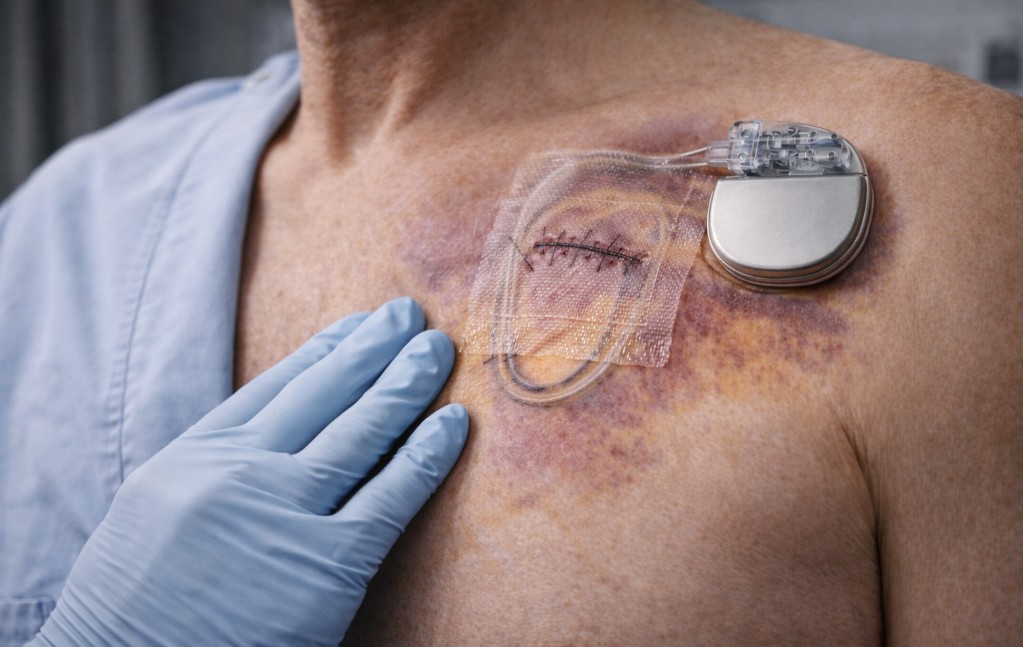
Većina ugradnji ICD-a prođe bez komplikacija, ali važno je da pacijent zna šta je realno moguće i šta treba pratiti.
Najčešći rizici u praksi uključuju:
Nelagodnost nakon zahvata je obično lokalna: bol i zatezanje u predelu rane, osetljivost pri pomeranju ruke i osećaj “stranog tela” pod kožom. To se najčešće smanjuje kroz dane i nedelje.
Posebne grupe
NHLBI naglašava praktične smernice za život sa defibrilatorom, uključujući šta raditi nakon šoka i kako razgovarati o ograničenjima (npr. vožnja).
U ICD priči često se sreću termini koji zvuče zastrašujuće. Najvažnije je: svaki nalaz se tumači u kontekstu vašeg stanja, simptoma i cilja terapije.
Ejekciona frakcija (EF) i “slabije srce”
EF (ejekciona frakcija) je procena koliko procenata krvi leva komora izbaci pri jednom otkucaju. Niska EF je jedan od važnih markera rizika, ali nije jedini. U proceni EF-a ponekad su potrebni detaljniji pregledi, npr. ultrazvuk srca, ekspertni ehokardiogram ili strain analiza srca.
VT, VF i “neodrživa” aritmija (NSVT)
“Primarna” i “sekundarna” prevencija
Ako ste već preživeli srčani zastoj ili životno ugrožavajuću VT/VF, govorimo o sekundarnoj prevenciji. Ako se ICD predlaže zato što nalaz i stanje ukazuju na visok rizik, to je primarna prevencija.
Šta znači “provera uređaja” (ICD kontrola, interrogacija)
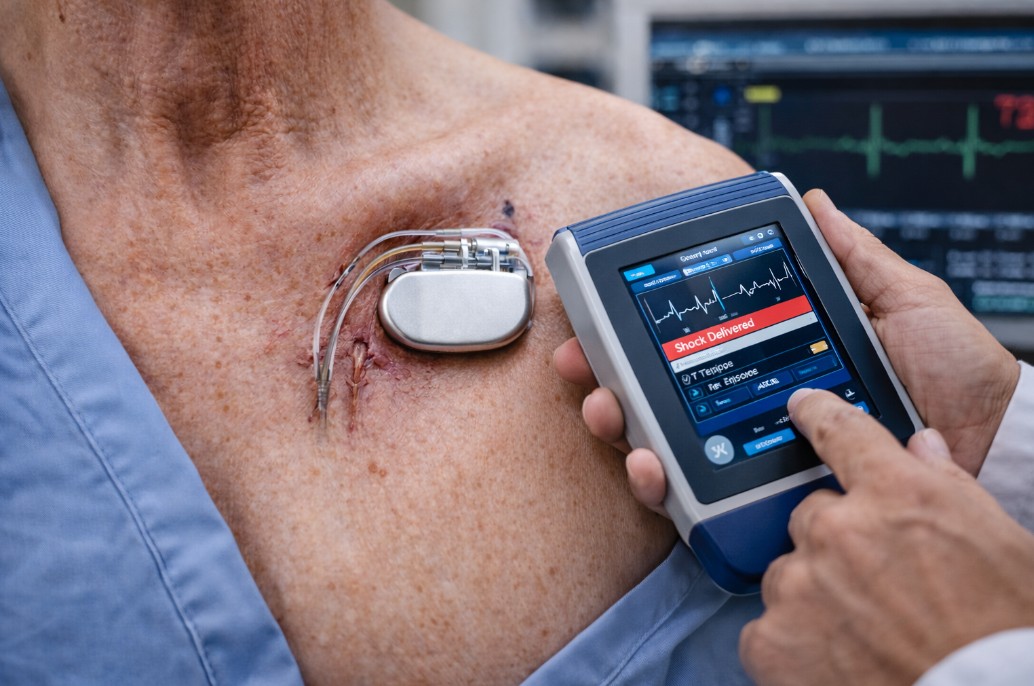
Kontrola ICD-a je pregled “memorije” uređaja: da li je bilo aritmija, da li je uređaj reagovao, kakvo je stanje baterije i elektroda, i da li podešavanja treba menjati. Redovne kontrole su ključ da se smanji rizik nepotrebnih šokova i da se prilagodi terapija.
ATP i šok: dve različite terapije
ATP je “brza stimulacija” kojom uređaj ponekad može prekinuti VT bez šoka. Šok je jača terapija koja se koristi kada je ritam vrlo opasan ili kada ATP ne uspe. Cilj programiranja je da se, kada je bezbedno, koristi ATP i da se smanji broj šokova, ali bez kompromisa bezbednosti.
Neadekvatan (inappropriate) šok
Neadekvatan šok znači da je uređaj isporučio terapiju za ritam koji nije životno ugrožavajući (npr. brza supraventrikularna aritmija) ili zbog “oversensing” (uređaj pogrešno prepozna signal). To je poznata komplikacija i često se rešava reprogramiranjem, lečenjem aritmije ili drugim merama.
ICD je terapijski uređaj, ali odluka o njemu skoro uvek dolazi nakon dijagnostike i procene rizika. Ispod je praktično poređenje najčešćih “alata” koji se koriste u proceni aritmija i rizika iznenadne smrti.
| Metoda | Šta pokazuje | Kada je korisna | Ograničenja |
|---|---|---|---|
| Kardiološki pregled | Simptomi, klinički rizik, plan dijagnostike | Prvi korak kod sumnje na aritmije ili srčanu slabost | Bez testova može promašiti povremene epizode |
| 24h Holter EKG | Ritam tokom dana i noći | Palpitacije, preskoci, NSVT, pauze | Može “promašiti” retke epizode |
| Ultrazvuk srca (ehokardiogram) | Strukturu i funkciju srca (EF, zalisci) | Procena srčane slabosti i podloge rizika | Ne registruje direktno sve aritmije |
| Strain analiza srca | Finija procena funkcije miokarda | Kada treba preciznija procena oštećenja mišića | Zavisi od kvaliteta snimka i konteksta |
| Test opterećenja (ergometrija) | Reakciju srca na napor, ishemiju i ritam | Simptomi pri naporu, procena tolerancije | Nije za svakoga; ograničenja kod nekih stanja |
| Stres ehokardiografija | „Echo pod stresom“ za procenu ishemije/funkcije | Kada je potrebna detaljnija procena pod opterećenjem | Zahteva jasne kriterijume bezbednosti |
| ICD (uređaj) | Prekida opasne komorske aritmije (ATP/šok) | Sekundarna ili primarna prevencija u odabranim grupama | Ne leči uzrok; zahteva kontrole i nosi rizike implantacije |
Ako se na osnovu pregleda i testova proceni da ICD može doneti korist, tipičan tok izgleda ovako:
Ako imate epizode gubitka svesti ili nejasne neurološke simptome, nekad je potrebna paralelna obrada i iz drugog ugla, pa po proceni može biti koristan i pregled neurologa.
ICD je važan deo prevencije iznenadne smrti kod odabranih pacijenata, ali “osnova” je i dalje dobra kontrola osnovne bolesti i faktora rizika. To često znači:
Da li je ICD isto što i pejsmejker?
Ne. Pejsmejker je prvenstveno za prespor rad srca, dok ICD prepoznaje i prekida životno ugrožavajuće prebrze komorske ritmove. Mnogi ICD uređaji imaju i funkciju pejsmejkera, ali im je glavna uloga prevencija srčanog zastoja.
Da li ću osećati šok?
Ako dođe do šoka, većina ljudi ga oseća kao jak, kratak udar u grudima. Ne mora svaki tretman aritmije biti šok – ponekad ICD koristi ATP koji se često i ne oseti.
Šta da radim ako dobijem šok?
Ako ste dobili jedan šok i brzo se osećate stabilno, obično se savetuje da se javite svom lekaru radi kontrole uređaja. Ako imate više šokova, bol u grudima, gušenje, nesvesticu ili se loše osećate – to je situacija za hitnu pomoć.
Da li ICD može da “pogreši” i da me šokira bez potrebe?
Može se desiti neadekvatan šok (npr. zbog brze supraventrikularne aritmije ili smetnji u senzingu), ali to je poznato i obično rešivo reprogramiranjem i lečenjem okidača. Važno je da prijavite svaki šok kako bi se utvrdilo šta se desilo.
Koliko traje baterija ICD-a?
Zavisi od modela i koliko često uređaj mora da reaguje (pacing, ATP, šokovi). Na kontrolama se rutinski prati stanje baterije i planira se zamena generatora pre nego što se baterija isprazni.
Koliko često su potrebne kontrole uređaja?
Raspored zavisi od vašeg stanja i tipa uređaja, ali kontrole su redovne i važne. Kontrole služe da se proveri baterija, elektrode i zabeleženi događaji i da se smanji rizik nepotrebnih šokova.
Da li smem da koristim mobilni telefon i kućne aparate?
U većini slučajeva da. Obično se preporučuje da telefon ne držite direktno iznad uređaja i da pratite uputstva tima, jer su smetnje retke, ali moguće u specifičnim situacijama.
Da li smem da prolazim kroz aerodromsku kontrolu?
Da, ali nosite karticu uređaja i obavestite osoblje. Detektori metala mogu registrovati uređaj, ali obično ne oštećuju ICD; ipak, izbegavajte zadržavanje u blizini izvora jakih elektromagnetnih polja.
Da li smem da vozim auto nakon ugradnje ICD-a?
Ograničenja vožnje zavise od razloga ugradnje (primarna vs sekundarna prevencija) i od toga da li ste imali šokove ili gubitke svesti. Propisi se razlikuju po državama, zato se držite preporuke svog lekara i lokalnih pravila.
Da li mogu da se bavim sportom?
U većini slučajeva se vraćate fizičkoj aktivnosti postepeno, nakon oporavka. Kontaktni sportovi i situacije sa rizikom udarca u predel uređaja često se ne preporučuju, a plan treninga se individualno pravi.
Da li ICD znači da će moj rizik biti “nula”?
Ne. ICD smanjuje rizik od fatalnog ishoda zbog određenih aritmija, ali ne uklanja osnovnu bolest. Zato su terapija, kontrole i prevencija faktora rizika i dalje ključni.
Da li mogu na MRI?
Zavisi od modela (neki sistemi su MRI-conditional) i protokola. MRI se ne radi “na svoju ruku” – uvek je potreban dogovor sa timom koji prati uređaj.
Da li ICD utiče na posao i putovanja?
Većina ljudi nastavlja da radi i putuje, ali poslove sa jakim magnetima, generatorima ili specifičnim industrijskim okruženjima treba proceniti sa kardiologom. Ako planirate promenu posla, dobro je da to najavite timu koji vas prati.
Da li ću “osetiti” uređaj pod kožom?
Uređaj se obično može napipati i u početku može biti neprijatan pri određenim pokretima ili položaju spavanja. Većina pacijenata se navikne kroz nekoliko nedelja.
ICD uređaji su važna terapijska opcija za prevenciju iznenadne srčane smrti kod odabranih pacijenata – posebno nakon preživelog srčanog zastoja ili kada procena rizika pokaže visok rizik od opasnih komorskih aritmija. Odluka o ugradnji nije “jednobrojna”, već se zasniva na uzroku bolesti, EF, simptomima, nalazima i vašem ukupnom zdravstvenom stanju. Kada se indikacija postavi pravilno, ICD je deo šireg plana koji uključuje optimalnu terapiju, kontrole i prevenciju faktora rizika.
Ako imate nesvestice, epizode vrlo brzog ritma, srčanu slabost ili nalaze koji ukazuju na povišen rizik, razgovarajte sa kardiologom i zakažite kardiološki pregled.

Developed by PanMax Solutions d.o.o. Novi Sad.