Ključne informacije:
“Kardiomiopatija” zvuči kao jedna dijagnoza, ali je zapravo naziv za čitavu grupu bolesti srčanog mišića. Kod nekoga se otkrije jer se brzo zamara i guši. Kod drugog jer ima palpitacije ili kratke epizode nepravilnog rada srca. Kod trećeg slučajno – na ultrazvuku, EKG-u ili sistematskom pregledu – pa ostane pitanje: Da li je ovo opasno? Da li ću moći normalno da živim? Da li je nasledno?
Najvažnija stvar koju treba znati je da kardiomiopatije nisu “sudbina” u jednoj reči. Mnoge se mogu stabilizovati modernom terapijom, neke imaju ciljane lekove ili procedure, a neke zahtevaju blisko praćenje zbog rizika od aritmija. Ključ je u dobrom planu: potvrditi fenotip (kako srce izgleda i radi), zatim tražiti uzrok (genetski ili stečeni) i proceniti rizik (simptomi, funkcija komora, ritam).
Ovaj tekst je informativan i ne zamenjuje pregled.
Kardiomiopatije su poremećaji srčanog mišića u kojima je srce strukturno i/ili funkcionalno abnormalno, a promene nisu objašnjene isključivo koronarnom bolešću, hipertenzijom, valvularnom ili urođenom srčanom bolešću koje bi same mogle da objasne viđenu abnormalnost.
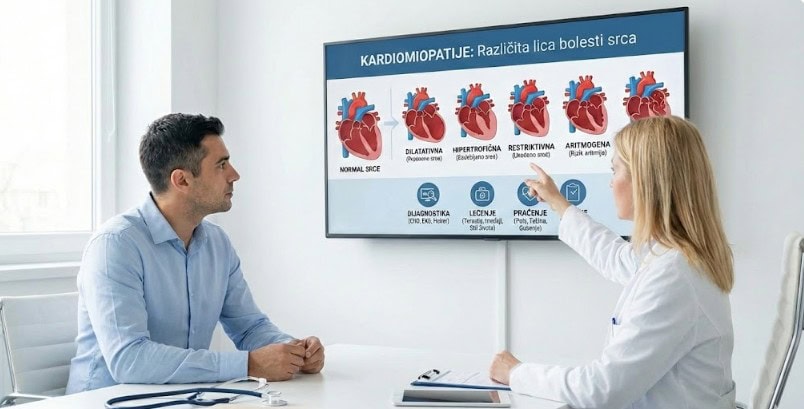
Kako se kardiomiopatije najčešće klasifikuju (u praksi)
U svakodnevnom radu lekar najpre razmišlja “fenotipski” – kako srce izgleda i radi:
Postoje i posebni fenotipovi/uzroci koji se mogu “prikačiti” na ove obrasce, npr. miokarditis, toksična kardiomiopatija (alkohol, određeni lekovi), peripartalna kardiomiopatija, ili infiltrativne bolesti (npr. amiloidoza) koje često daju restriktivni obrazac.
Dijagnoza kardiomiopatije je važna jer menja tri ključne stvari:
Drugim rečima: cilj nije da dobijete “etiketu”, nego da dobijete mapu: šta je uzrok, šta je rizik, šta pratimo, i šta možemo da uradimo.
Ako postoji sumnja na kardiomiopatiju ili već imate nalaz koji “miriše” na bolest srčanog mišića, polazna tačka je kardiološki pregled.
Najčešći razlozi zbog kojih ljudi dolaze
1) Gušenje pri naporu, noćno gušenje ili potreba za više jastuka
Može ukazivati na srčanu insuficijenciju (DCM, restriktivni/infiltrativni oblici, “end-stage” HCM).
2) Brz zamor i nagli pad kondicije
Posebno ako se menja iz meseca u mesec, bez jasnog “spoljašnjeg” objašnjenja.
3) Palpitacije, preskakanje, epizode ubrzanog/nepravilnog pulsa
Za hvatanje epizoda (npr. AF, NSVT) često je potreban 24h Holter EKG.
4) Nesvestica (sinkopa) ili “zamračenje” pri naporu
Kod HCM i aritmogene kardiomiopatije to može biti važan signal za procenu rizika.
5) Porodična istorija iznenadne smrti, “uvećanog srca” ili poznate kardiomiopatije
Ovo je klasičan razlog za ciljano kardiološko praćenje i, u nekim slučajevima, porodični skrining.
6) Šum na srcu, uvećana komora ili zadebljan mišić na slučajnom nalazu
Najčešće se razjašnjava ultrazvukom.
7) Toksini/lekovi ili stanja koja mogu oštetiti miokard
Npr. višegodišnja značajna konzumacija alkohola, neki onkološki lekovi, upale miokarda – ovde je važno povezati anamnezu i nalaz.
8) Trudnoća ili period nakon porođaja sa novim gušenjem i zamorom
Peripartalna kardiomiopatija zahteva brzu procenu i koordinaciju lečenja.
Simptomi kardiomiopatija često nisu “specifični” – zato je važan pregled i testovi. Najčešće se javljaju:
Šta je praktično važno:
Oprez u kardiomiopatijama uglavnom znači dve stvari:
Ko donosi odluku i zašto ponekad biramo drugi test?
Kardiolog bira test prema tome šta želimo da odgovorimo:
Pre dolaska
Tok pregleda
Osnovni “stubovi” procene su ritam + struktura + funkcija.
U zavisnosti od nalaza, često se radi i laboratorijska obrada (štitna žlezda, elektroliti, glukoza, bubrezi), a po potrebi i dodatna dijagnostika van ambulante (npr. MR srca, U zavisnosti od nalaza, često se radi i laboratorijska obrada (štitna žlezda, elektroliti, glukoza, bubrezi), a po potrebi i dodatna dijagnostika van ambulante (npr. MR srca, genetsko savetovanje).genetsko savetovanje).
Nakon pregleda
Kardiolog obično sumira:
Šta poneti
Pitanja koja vredi postaviti lekaru
Većina osnovnih testova (EKG, Holter, ultrazvuk) je neinvazivna i bezbedna. Ono što može biti “neprijatno” je neizvesnost, jer kardiomiopatije ponekad zahtevaju više koraka da bi se došlo do precizne etiologije.
Rizici koji se realno prate su:
Posebne grupe:
Ovo su termini koje pacijenti najčešće vide i pitaју “šta to znači”.
Ejekciona frakcija (EF)
EF govori o pumpnoj funkciji leve komore. Snižena EF je česta u DCM i delu “end-stage” HCM. EF sama po sebi nije dijagnoza, ali snažno utiče na terapiju i procenu rizika.
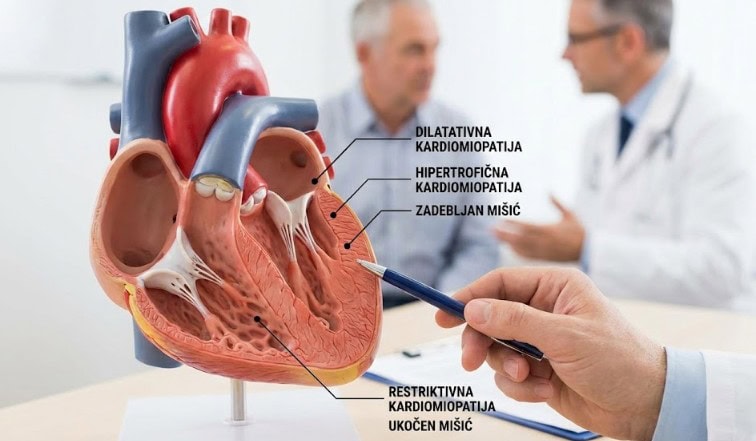
Dilatacija leve komore (LV dilatation)
Znači da je komora proširena; često ide uz pad EF u DCM, ali uzrok može biti genetski, post-miokarditis, alkohol, peripartalno, itd. ESC naglašava da se etiologija traži sistematski i da “stečeni uzrok” ne isključuje genetsku predispoziciju.
Zadebljanje zida (hipertrofija) i LVOT opstrukcija
Tipično za HCM. Može postojati opstrukcija izlaza iz leve komore, što menja simptome i terapiju (npr. izbor lekova, razmatranje septalne redukcije u centrima).
Dijastolna disfunkcija / povišeni pritisci punjenja
Česta u HFpEF, restriktivnim i infiltrativnim oblicima (npr. amiloidoza). Objašnjava gušenje i netoleranciju napora iako EF može biti očuvana.
Strain (GLS)
Strain može pokazati suptilna oštećenja funkcije miokarda i pomoći u sumnji na infiltrativne bolesti (npr. amiloidoza) ili u praćenju kardiomiopatija.
“Fibroza/ožiljak” i značaj MR srca
ESC smernice naglašavaju ulogu procene ožiljka/fibroze, često putem kardio MR-a, jer utiče na dijagnozu i rizik aritmija.
“Kardiomiopatija znači da ne smem ništa da radim.”
Većina pacijenata uz plan može imati normalan život; ograničenja su individualna i zavise od rizika i fenotipa.
“Ako nemam simptome, nije ozbiljno.”
Neke kardiomiopatije mogu biti asimptomatske, a ipak nositi aritmogeni rizik.
“Jedan uredan EKG znači da je sve u redu.”
Epizodne aritmije se često “uhvate” samo na Holteru.
“Ako je EF dobra, nema srčane insuficijencije.”
Postoje oblici sa očuvanom EF, ali ozbiljnim problemom punjenja (HFpEF/RCM).
“Sve je genetski i ništa ne mogu da promenim.”
Postoje stečeni i modifikabilni faktori (alkohol, pritisak, infekcije, metabolizam).
“Lekovi ‘leče’ uzrok uvek.”
Lekovi često kontrolišu simptome i rizik; uzrok se leči kada je to moguće (npr. endokrini, toksini, specifične bolesti).
“Sportski trening je uvek zdrav za srce.”
Kod ACM/HCM preporuke o intenzivnom treningu se daju individualno.
| Metoda | Šta pokazuje | Kada je korisna | Ograničenja |
|---|---|---|---|
| EKG | ritam, provodne smetnje, znake hipertrofije | početna procena, sumnja na aritmije | može biti uredan između epizoda |
| 24h Holter EKG | ritam tokom dana i noći | palpitacije, sinkopa, procena ventrikularnih/atrijalnih aritmija | epizode mogu biti ređe od 24h |
| Ultrazvuk srca (EHO) | strukturu, EF, dijastolnu funkciju, zaliske | ključ za fenotip i praćenje | ne daje uvek etiologiju |
| Strain (GLS) | finu procenu funkcije miokarda | infiltrativne bolesti, rane promene, praćenje | tumači se uz EHO i kontekst |
| Test opterećenja | funkcionalni kapacitet i odgovor na napor | objektivizacija simptoma, procena tolerancije | nije za svakog; radi se po indikaciji |
| Stres ehokardiografija | hemodinamiku pod stresom | selektovani slučajevi (npr. HCM opstrukcija, ishemija) | zahteva stručnu interpretaciju |
Nakon postavljanja sumnje ili dijagnoze, plan obično ide u 4 pravca:
Kod komorbiditeta, često ima smisla uključiti:
Ne postoji univerzalna “dijeta za kardiomiopatiju”, ali postoje realni koraci koji često stabilizuju stanje:
Da li je kardiomiopatija uvek nasledna?
Ne uvek. Mnoge jesu genetske, ali postoje i stečeni uzroci (upala, toksini, peripartalno). ESC naglašava da stečeni uzrok ne isključuje genetsku predispoziciju.
Koje su najčešće vrste?
U praksi najčešće: dilatativna, hipertrofična, restriktivna i aritmogena kardiomiopatija, uz posebne fenotipove.
Kako se postavlja dijagnoza?
Kombinacijom simptoma, EKG/monitoringa (Holter), ultrazvuka srca i, po potrebi, dodatne obrade (MR srca, genetika).
Da li mogu da imam kardiomiopatiju bez simptoma?
Da. Posebno u ranim fazama ili kod nekih naslednih formi. Zato je porodični skrining važan u selektovanim slučajevima.
Kada je potrebno hitno reagovati?
Ako imate nesvesticu, jak bol u grudima, teško gušenje u mirovanju ili iznenadnu izrazitu slabost – to zahteva hitnu medicinsku procenu.
Da li je svaka palpitacija znak opasne aritmije?
Ne, ali kod kardiomiopatija palpitacije zaslužuju proveru ritma (Holter) jer aritmije mogu biti tihe ili epizodne.
Šta znači “snižena EF”?
To znači slabiju pumpnu funkciju leve komore. Terapija se tada često vodi principima HFrEF (GDMT 4 klase) uz individualno prilagođavanje.
Da li je HCM isto što i “uvećano srce”?
Ne nužno. HCM je zadebljanje srčanog mišića, često genetsko. Može postojati opstruktivni i neopstruktivni oblik.
Da li sport može da pogorša kardiomiopatiju?
Zavisi od tipa. Kod aritmogene kardiomiopatije i dela HCM pacijenata intenzivan trening može povećati rizik; preporuke su individualne.
Da li se kardiomiopatija može “izlečiti”?
Nekad se uzrok može korigovati (npr. toksini, endokrini poremećaji), nekad se bolest dugoročno kontroliše terapijom i praćenjem.
Da li članovi porodice treba da se pregledaju?
Kod određenih kardiomiopatija – da, prema preporuci kardiologa i smernicama.
Odakle da krenem ako imam nalaz “kardiomiopatija” na papiru?
Krenite od kardiološkog pregleda i kvalitetne procene ultrazvukom, uz Holter po indikaciji – to najbrže razdvaja fenotip i plan daljih koraka.
Kardiomiopatije su grupa bolesti srčanog mišića koje mogu izgledati vrlo različito – od “uvećanog i oslabljenog srca”, preko zadebljanog mišića, do ukočenog punjenja ili dominantno aritmogeničnih formi.
Najvažnije je da se dijagnoza ne posmatra kao jedna reč, već kao proces: potvrda fenotipa, traženje uzroka, procena rizika i plan lečenja i praćenja.
Uz savremenu terapiju srčane insuficijencije, bolju stratifikaciju rizika i kontrolu komorbiditeta, veliki broj pacijenata može biti stabilan godinama.
Ako imate gušenje, zamor, palpitacije ili porodičnu istoriju kardiomiopatije, razgovarajte sa kardiologom i uradite procenu na vreme.

Developed by PanMax Solutions d.o.o. Novi Sad.